実績報告
Report広島大学病院 スポーツ医科学センターからの報告
2022.08.03 障がい者スポーツ支援| 団体名 | 広島大学病院 スポーツ医科学センター |
|---|
成果
※掲載内容(本文・図表等)の無断転載はご遠慮ください。
1.研究の目的
下肢切断者は残された皮膚領域で代償的に発汗量を増やし、体温を調節するため、脱水症が進行しやすい。しかし、基礎的研究では、発汗量や脱水の程度をリアルモニタリングできないという問題があった。
スポーツや作業中の全身発汗量を調べられる発汗チェッカーという既存商品があり(ライフケア技術株式会社製)、この商品は、前腕の内側に貼付けるだけで簡単に全身発汗量を把握することができる。そのため、私たちはパラスポーツ現場で予備的に発汗チェッカーを使用したが、下肢切断者の全身発汗量は過小評価される可能性を経験した。この理由として、下肢切断者の発汗特性が健常者と異なるため、誤差が大きくなると考えた。
そこで、本助成研究の目的は、健常者および下肢切断者に上肢持久性間欠運動を行わせ、休息中の体重測定と特定部位の局所発汗量を測定し、全身発汗量および脱水率を正確に反映する部位を検証することとした。仮説は間欠運動中の健常者および下肢切断者の全身発汗量を正確に反映できる身体部位は腹部および大腿部であるとした。
2.研究の内容(手法、経過、評価など)
研究デザイン:非ランダム化比較試験
参加者:健常者11名、下肢切断者14名に本実験の参加を募った。
方法:研究参加者はまず初めに年齢、身長、体重を聴取・測定し、体表面積を求めた。次に、参加者は予備試験として心肺運動負荷試験を行い、最高運動負荷量を決定した。
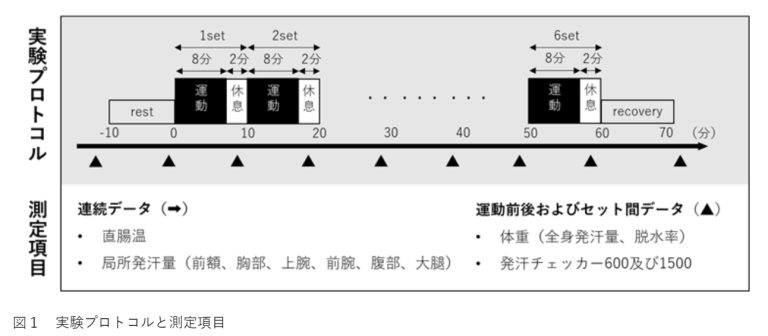
本実験では、最高運動負荷量の60%の運動強度で上肢持久性間欠運動を実施した。本実験のプロトコルは次の通りである。安静椅子座位10分後に運動を開始する。8分間の運動ののち、2分間の休息を設け、これを1セットとする。計6セット繰り返し運動を行ったのちに、10分間の回復時間を設けた(図1)。運動は室温35℃、相対湿度50%に設定された人工気象室内で行われた。参加者の服装はスイムパンツのみであり、上裸とした(図2)。運動条件として、下肢切断者は義足を外して運動を行った。また、すべての参加者は運動中の水分摂取を行わなかった。
測定項目(図1)
実験プロトコル中に、直腸温は1分毎、局所発汗量(6部位;前額部、胸部、上腕部、前腕部、腹部、大腿部)は1秒毎にデータを測定した。体重および発汗チェッカーの値は運動前後並びにセット間のデータを記録した。
データ解析
直腸温は5分毎のデータを解析に用いた。局所発汗量のデータは各セットごとの積算値を求め、5分毎のデータを使用した。全身発汗量は各セット後の体重から運動前体重の差から算出し、セットごとに求めた。なお、全身発汗量は1セット目から3セット目までを前半30分とし、4セット目から6セット目までを後半30分として求めた。また、脱水率は全身発汗量から運動前体重を除して算出し、セット毎に求めた。
統計
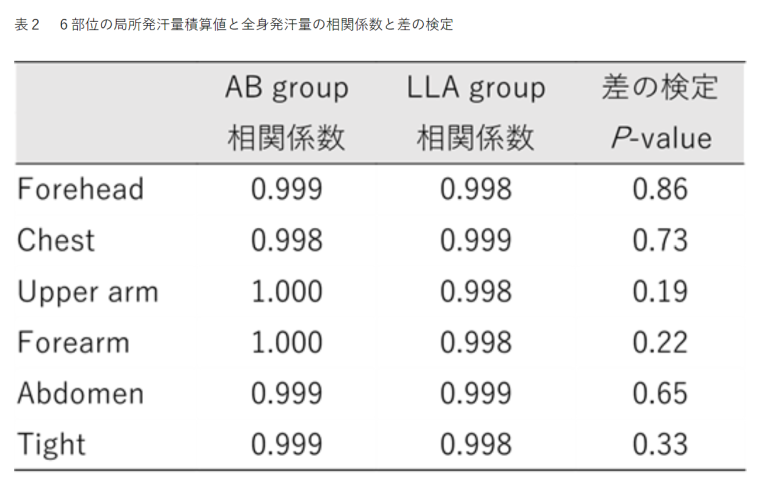
統計ソフトSPSS vol.27を用いて統計学的解析を行った。年齢、身長、体重、体表面積および全身発汗量の前半30分と後半30分のデータは対応のないt検定を行った。直腸温データは群と時間を2つの要因とする繰り返しのある二元配置分散分析を行った。各部位の局所発汗量の積算値と全身発汗量の相関係数をAB groupおよびLLA groupでそれぞれ求め、相関係数の差の検定を行った。統計学的有意水準は両側0.05%未満とした。
3.研究の結論、今後の課題
結果
健常者は9名(Able-bodied person group, AB group)、下肢切断者8名(Lower-limb amputation group, LLA group) が実験に参加した。参加者の年齢はAB groupが36歳±4歳、LLA groupが43歳±4歳であった(p<0.01)。身長はAB groupが175cm±5cm、LLA groupが172cm±7cmであり、体重はAB groupが77kg±15kg、LLA groupが69kg±13kgであった。LLA groupの体表面積は1.6m2±0.2m2であり、AB groupの1.9m2±0.2m2より小さかった(p<0.01)。
下肢切断者は大腿切断者5名、下腿切断者3名であり、切断原因や切断後年数、障がい者スポーツの活動状況を表1にまとめた。
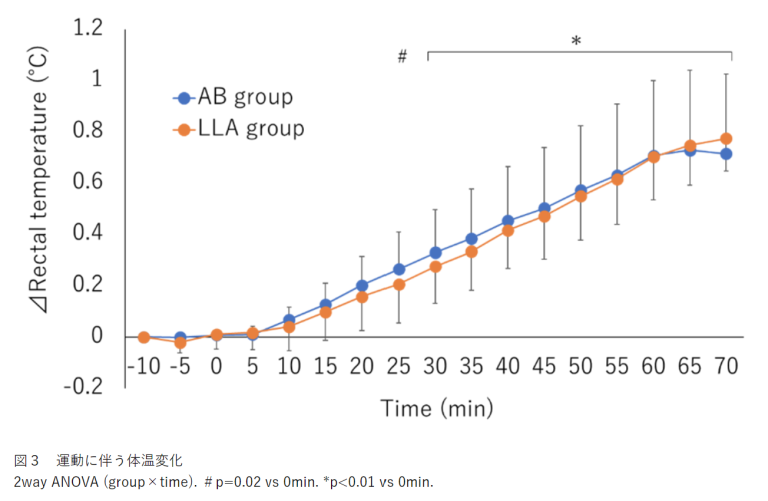
1.体温変化
両群ともに運動に伴い体温は上昇した(図3:時間の効果、p<0.01)。しかし、下肢切断者の体温は健常者と差がなく、体温上昇は約0.7℃であった(体温変化量:AB group, ⊿0.7℃±0.3℃; LLA group, ⊿0.7℃±0.2℃)。
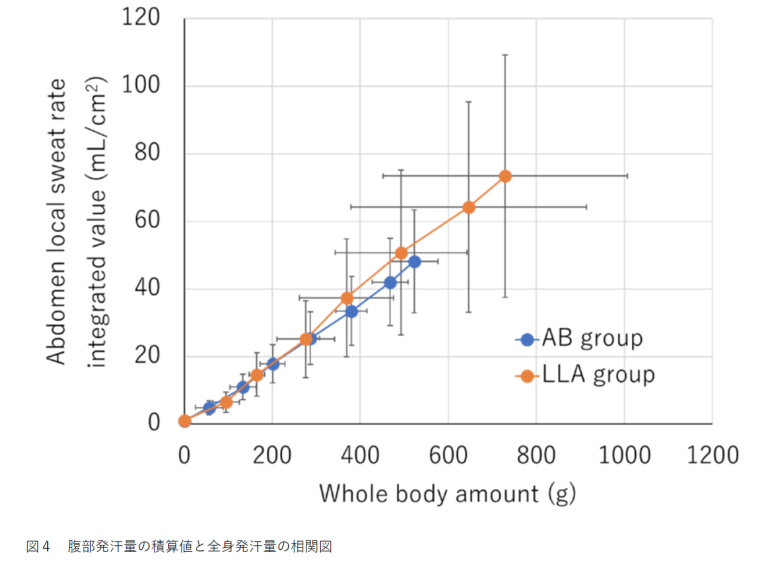
2.全身発汗量を正確に反映できる身体部位の検証結果
局所発汗量の積算値と全身発汗量の相関図を腹部を例に図4に示す。局所発汗量の積算値と全身発汗量の相関係数は6部位で0.998から1であり、両群ともに非常に強い相関を示した(表2)。しかし、どの部位においても相関係数に群間差はなかった(表2)。また、局所発汗量の積算値と脱水率の相関係数においても同様の結果であった(データ未公開)。
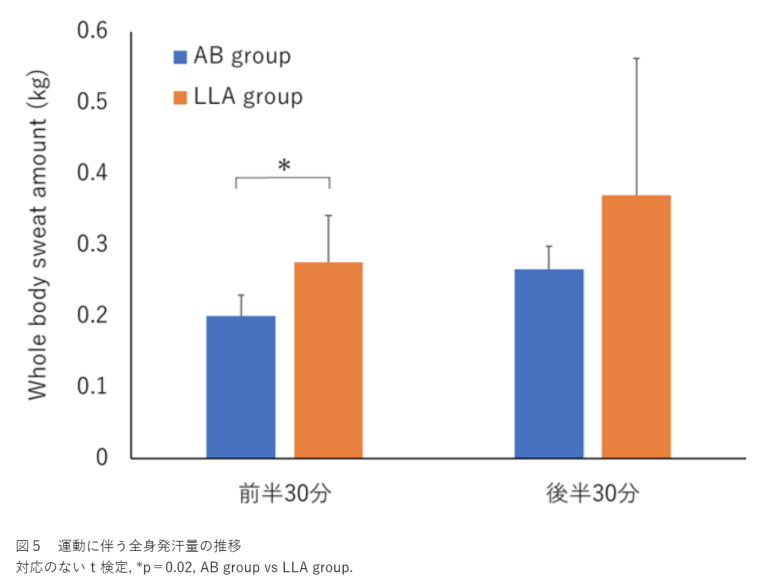
3.下肢切断者の全身発汗推移の特徴
下肢切断者の前半30分(1セットから3セットまで)の全身発汗量は健常者より多かった(図5)。しかし、後半30分(4セットから6セットまで)の全身発汗量は群間差がなかった(図5)。
結論
1.運動に伴い体温は上昇するが、群間差はなかった。
2.どの部位の局所発汗量からでも正確に全身発汗量および脱水率を推定できることを示唆した。
3.下肢切断者の全身発汗量は運動の前半で健常者より多かった。
腹部および大腿部の局所発汗量が全身発汗量を正確に反映できる部位であることが示唆され、仮説を支持した。しかし、他部位でも同様の結果であり、下肢切断者の全身発汗量を推定できる特異的な局所発汗部位は存在しなかった。その理由として、体温上昇が0.7℃程度と小さかったことが考えられる。
制限
本助成研究にはいくつかの制限がある。一つ目に、両群ともに体温上昇が0.7℃であり、熱中症リスクは低かった。競技現場では体温がさらに上昇するが、熱中症リスクが高い場合での全身発汗量と局所発汗量の関係を検証するには至らなかった。二つ目に、参加者の年齢に有意差があった。コロナ禍での研究遂行となり、下肢切断者のみならず健常者のリクルートも難しかった。
今後の課題(展望)
体温がより上昇する場合に、全身発汗量をどの部位からでも推定することができるかどうか検証する余地がある。さらに、実際の競技現場で全身発汗量を正確に推定できる方法を立案しなければならない。そのためには、局所発汗センサーをウェアにどのように取り付けるかが課題として残される。
4.成果の価値
4.1.社会的価値
国際パラスポーツ競技大会中の熱中症発生件数の報告があり、下肢切断者も例外でない。下肢切断者は体温調節能を持つものの、発汗過多により脱水症となりやすい。しかしながら、脱水症をリアルモニタリングできる方法が確立されていない。本助成研究成果より、下肢切断者はどの部位の発汗量でも全身発汗量を推定できることが示唆された。
本成果からパラアスリートのための脱水感知機能付きウェアの開発につながれば、下肢切断者のみならず周りの支援者たちも客観的に脱水症の程度を把握でき、飲水を促すサインとなるため、脱水症および熱中症の予防が期待できる。また、これらの情報を発信することで、選手や競技スタッフへの教育となり、安全にパラスポーツに取り組むことができる。
4.2.学術的価値
本助成研究では、運動中に複数回の体重測定を行うことで、全身発汗量および脱水率の進行度合いが下肢切断者と健常者で異なることが示された。これは、全身発汗量を正確に推定できる部位の検証に加えて、本研究内容の特徴の一つである。このように、パラスポーツ分野において、障がい者の体温調節特性の理解を深めるためのエビデンス構築に貢献できることは学術的意義が高い。
さらに、これらの知見は、熱中症予防への貢献のみならず、競技パフォーマンスの向上にも応用できる。